視網膜穿孔或脫落的成因
本文分別向香港眼科學會幹事眼科專科醫生黃禮文及香港醫學會代表眼科專科醫生羅智峯,查詢與視網膜穿孔或脫落的相關資料及意見,包括成因、診斷及治療。
眼球的基本結構
要了解可引致視網膜(retina)脫落的原因,須先了解視網膜和位於眼球中間部分的玻璃體(vitreous body)。
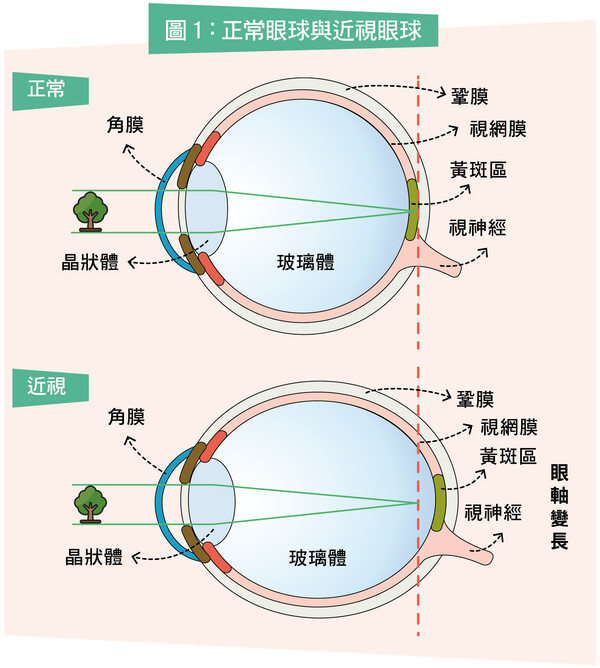
我們能看見事物,是由於眼球的角膜(cornea)及晶狀體(lens)把外面的光線聚焦在視網膜(俗稱眼底)上。視網膜是位於眼球壁最內層的一片透明薄膜,共有十層結構,第一至第九層統稱為感覺神經視網膜,第十層稱為視網膜色素上皮層。視網膜的作用好像相機的菲林,將接收到的光線和影像轉化成神經信號,再傳送到大腦,由大腦處理神經信號而形成影像。
玻璃體則是位於眼球中央及視網膜前端的透明啫喱狀物體,佔整體眼球體積約五分之四,由水、膠原蛋白及透明質酸組成,外層有玻璃體膜包着。健康的玻璃體為完全透明,能幫助折射光線到視網膜和支撐眼球壁;然而當玻璃體退化時,視網膜有機會因而脫落。
視網膜穿孔或脫落的成因
黃醫生表示,本港並沒有視網膜穿孔或脫落的統計數字,但估計每年每10萬人中約有5至15人會不幸視網膜脫落;出現視網膜穿孔的情況更為普遍。
視網膜穿孔和脫落大多屬於原發性,隨着年紀增長,玻璃體會逐漸退化、收縮,並出現液化現象,當愈來愈多玻璃體液化,玻璃體便會與視網膜分離,稱為「後玻璃體脫離」(posterior vitreous detachment)。它屬於正常生理現象,如兩者順利分離,或會引致輕微的「飛蚊」(floaters)症狀,一般對視力不會有太大影響。然而,若在分離的過程中,玻璃體未能完全與視網膜分離,並相互拉扯,薄弱的視網膜有機會被撕裂而引致穿孔,如沒有即時處理,玻璃體腔的液體便會經過穿孔滲入視網膜的後方,令視網膜浮起,造成脫落。
深近視(超過600度)人士,由於眼球被拉長,令視網膜變薄,因此,患有視網膜脫落的風險較一般人為高(見圖1)。
另外,眼睛若受到撞擊或其他傷害,亦可引致視網膜穿孔及脫落。其他因素包括患有某些視網膜疾病,例如嚴重的糖尿眼(糖尿病視網膜病變)、眼部有腫瘤或眼底發炎等;又或者患有濕疹,尤其是臉部有濕疹的人士,也會增加視網膜脫落的風險。
因此,年齡增長(約50歲開始)、曾有一隻眼睛出現視網膜脫落、有視網膜脫落家族病史、眼睛受傷、發炎及視網膜疾病等都是視網膜穿孔及脫落的高危因素。不過,亦有大部分患者在沒有任何原因之下而出現視網膜脫落。
不及時處理可引致嚴重後果
視網膜脫落是指感覺神經視網膜和視網膜色素上皮層互相分離的病理狀態。在正常情況下,這兩層結構互相緊貼,感覺神經視網膜才能得到足夠血液和營養,新陳代謝產生的廢料才能被吸收。若果兩層分離,感覺神經視網膜便會逐漸枯萎,繼而影響其功能及視力。如不及時處理,嚴重可引致永久失明。